Dette er et søkefelt med autofullføringsforslag. Start å skrive og du vil få opp forslag på virkestoff, legemidler og bruksområder, som du kan velge mellom. Bruk Søke-knappen hvis autofullføringsforslagene ikke er relevante, eller Strekkode-knappen hvis du ønsker å skanne strekkoden på legemiddelpakningen.
Virkestoff: Levonorgestrel
Pakningsvedlegg
Pakningsvedlegg: Informasjon til brukeren
Mirena 20 mikrogram/24 timer, intrauterint innlegg
levonorgestrel
Les nøye gjennom dette pakningsvedlegget før du begynner å bruke dette legemidlet. Det inneholder informasjon som er viktig for deg.
-
Ta vare på dette pakningsvedlegget. Du kan få behov for å lese det igjen.
-
Spør lege eller apotek hvis du har flere spørsmål eller trenger mer informasjon.
-
Dette legemidlet er skrevet ut kun til deg. Ikke gi det videre til andre. Det kan skade dem, selv om de har symptomer på sykdom som ligner dine.
-
Kontakt lege eller apotek dersom du opplever bivirkninger. Dette gjelder også bivirkninger som ikke er nevnt i pakningsvedlegget. Se avsnitt 4.
I dette pakningsvedlegget finner du informasjon om:
- Hva Mirena er og hva det brukes mot
- Hva du må vite før du bruker Mirena
- Hvordan du bruker Mirena
- Mulige bivirkninger
- Hvordan du oppbevarer Mirena
- Innholdet i pakningen og ytterligere informasjon
1. Hva Mirena er og hva det brukes mot
Mirena brukes som:
-
Forebygging av graviditet (prevensjonsmiddel)
-
Behandling av unormalt kraftige menstruasjonsblødninger (idiopatisk menoragi)
-
Beskyttelse av livmorslimhinnen hos kvinner som i overgangsalderen bruker hormonerstatningsbehandling med østrogen.
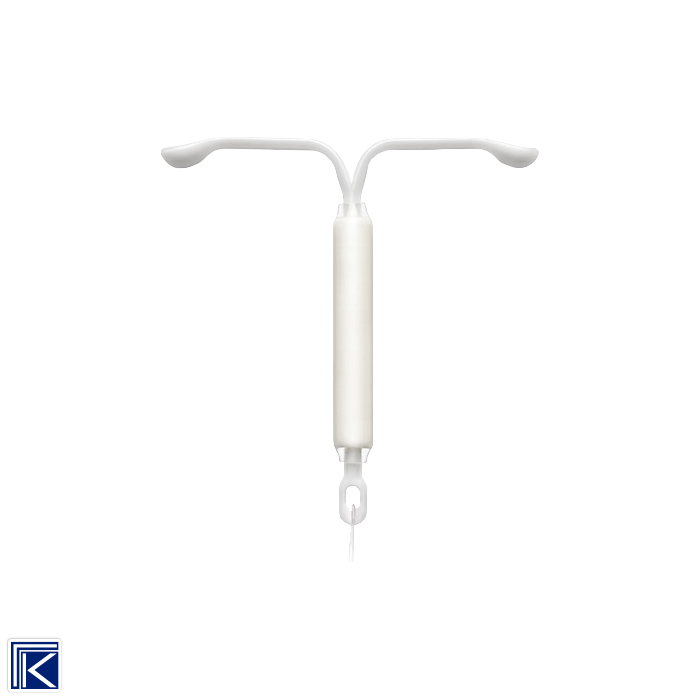
Mirena er et T-formet livmorinnlegg som etter innsetting frigjør hormonet levonorgestrel. T-formen gjør at innlegget tilpasser seg livmorens form. Den vertikale armen av det hvite T-innlegget inneholder en hormonkapsel med levonorgestrel. To brune tråder for fjerning er festet til øyet i den nedre enden av den vertikale armen.
Levonorgestrel, virkestoffet i Mirena, er et syntetisk hormon som ligner et av de hormonene kroppen din produserer. Mirenas hormonkapsel frisetter levonorgestrel direkte til livmorslimhinnen i små mengder (ca. 20 mikrogram per 24 timer). Innlegget forhindrer graviditet ved å kontrollere livmorslimhinnen slik at den ikke blir forberedt på graviditet og ved å gjøre sekretet i livmorhalsen så tykt at sædcellene ikke kan komme inn i livmoren og befrukte egget. Innlegget påvirker også sædcellenes bevegelighet inne i livmoren, slik at befruktning forhindres.
Barn og ungdom
Mirena er ikke beregnet til bruk før første menstruasjonsblødning (menarke).
Mirena er ikke beregnet til bruk før første menstruasjonsblødning (menarke).
2. Hva du må vite før du bruker Mirena
|
Generelle merknader
Før du kan begynne å bruke Mirena vil legen stille deg noen spørsmål om din og dine nære slektningers personlige sykehistorie.
I dette pakningsvedlegget blir det beskrevet forskjellige situasjoner hvor du må ta ut Mirena eller hvor prevensjonseffekten av Mirena kan være redusert. I slike situasjoner bør du enten avstå fra samleie eller bruke andre ikke-hormonelle prevensjonsmidler i tillegg, f.eks. kondom eller en annen barrieremetode. Du skal ikke bruke en kalender- eller temperaturmetode. Disse metodene kan være upålitelige, ettersom Mirena virker inn på de månedlige endringene av kroppstemperaturen og slimhinnene i livmorhalsen.
På samme måte som andre hormonelle prevensjonsmetoder beskytter ikke Mirena mot HIV-infeksjon (AIDS) eller andre seksuelt overførbare sykdommer.
|
Bruk ikke Mirena
-
dersom du er gravid eller tror du er gravid
-
dersom du har fått påvist eller det er mistanke om en svulst som er følsom overfor progestogenhormoner, inkludert brystkreft
-
dersom du har pågående eller tilbakevendende bekkeninfeksjon
-
dersom du har en infeksjon i livmorhalsen
-
dersom du har en infeksjon i nedre del av kjønnsorganene
-
dersom du har en betennelse i livmoren etter fødsel
-
dersom du har hatt en infeksjon i livmoren etter abort de siste 3 månedene
-
dersom du har tilstander som kan medføre økt risiko for infeksjoner
-
dersom du har celleforandringer i livmorhalsen
-
dersom du har kreft eller mistenkt kreft i livmorhalsen eller livmoren
-
dersom du har blødninger fra skjeden av ukjent årsak
-
dersom du har en misdannelse i livmorhalsen eller livmoren, inkludert myom (knutedannelse), dersom disse påvirker livmorhulen
-
dersom du har en pågående leversykdom eller leversvulster
-
dersom du er allergisk overfor levonorgestrel eller noen av de andre innholdsstoffene i dette legemidlet (listet opp i avsnitt 6).
Advarsler og forsiktighetsregler
Dersom du bruker Mirena sammen med hormonerstatningsbehandling med østrogen, se også pakningsvedlegget for legemidlet med østrogen.
Oppsøk en spesialist for å få vite om du skal fortsette å bruke Mirena eller fjerne innlegget dersom noen av følgende tilstander foreligger eller opptrer for første gang når du bruker Mirena:
-
migrene, asymmetrisk tap av synet eller andre symptomer som kan være tegn på forbigående hjerneslag (midlertidig blokkering av blodforsyningen til hjernen)
-
svært kraftig hodepine
-
gulsott (gulfarget hud, øyne og/eller negler)
-
markert økning i blodtrykket
-
alvorlig hjerte-/karsykdom, f.eks. slag eller hjerteinfarkt
-
akutt blodpropp i en blodåre (vene/vener).
Mirena bør brukes med forsiktighet til kvinner med medfødt hjertesykdom eller hjerteklaffsykdom, siden det kan være risiko for å få infeksjon i hjertet.
Siden levonorgestrel kan påvirke omsetningen av glukose i kroppen, bør du kontrollere ditt blodsukkernivå dersom du er diabetiker. Imidlertid er det vanligvis ingen grunn til å endre diabetesbehandlingen når du bruker Mirena.
Uregelmessige blødninger kan maskere visse symptomer og tegn på polypper eller kreft. Snakk med lege.
Mirena er ikke en førstehåndsmetode for kvinner etter overgangsalder med forminsket livmor.
Medisinsk undersøkelse/konsultasjon
En undersøkelse før innsetting kan omfatte en celleprøve (Pap smear), undersøkelse av brystene og andre tester, f.eks. tester for infeksjoner, inkludert seksuelt overførbare sykdommer, graviditetstest. Det skal foretas en gynekologisk undersøkelse for å fastslå livmorens posisjon og størrelse.
Mirena er ikke egnet som nødprevensjon (prevensjon etter samleie) mot uønsket graviditet.
Infeksjoner
Innsettingsrøret beskytter innlegget mot bakterier i forbindelse med innsettingen. Til tross for dette er det økt risiko for infeksjon i underlivet umiddelbart etter og i løpet av den første måneden etter innsettingen for brukere av kobberspiral, og en lignende risiko kan ikke utelukkes for Mirena.
Infeksjoner i underlivet hos kvinner som bruker et livmorinnlegg er ofte relatert til seksuelt overførbare sykdommer. Risiko for infeksjon er større hvis kvinnen eller partneren har flere seksualpartnere.
Dersom du ved bruk av Mirena får en underlivsinfeksjon bør denne behandles umiddelbart. Underlivsinfeksjoner kan redusere fruktbarheten og øke risikoen for graviditet utenfor livmoren i fremtiden.
Infeksjoner i underlivet hos kvinner som bruker et livmorinnlegg er ofte relatert til seksuelt overførbare sykdommer. Risiko for infeksjon er større hvis kvinnen eller partneren har flere seksualpartnere.
Dersom du ved bruk av Mirena får en underlivsinfeksjon bør denne behandles umiddelbart. Underlivsinfeksjoner kan redusere fruktbarheten og øke risikoen for graviditet utenfor livmoren i fremtiden.
Som ved andre gynekologiske og kirurgiske inngrep kan alvorlige infeksjoner eller blodforgiftning forekomme i noen svært sjeldne tilfeller etter innsetting av livmorinnlegg.
Mirena må tas ut ved tilbakevendende underlivsinfeksjoner eller infeksjon i livmorslimhinnen eller dersom en akutt infeksjon er alvorlig eller ikke reagerer på behandling i løpet av noen få dager.
Oppsøk lege umiddelbart hvis du har vedvarende underlivssmerter, feber, smerte i forbindelse med samleie eller unormale blødninger.
Utstøting
Muskelsammentrekningene i livmoren under menstruasjon kan noen ganger forskyve eller støte ut livmorinnlegget. Det er mer sannsynlig at dette forekommer hvis du er overvektig når du får satt inn et livmorinnlegg, eller har hatt kraftige menstruasjonsblødninger tidligere. Hvis livmorinnlegget er feilplassert, kan det hende at det ikke fungerer som forventet, og derfor øker risikoen for graviditet.
Hvis livmorinnlegget blir utstøtt, er du ikke lenger beskyttet mot graviditet.
Hvis livmorinnlegget blir utstøtt, er du ikke lenger beskyttet mot graviditet.
Mulige symptomer på utstøting er smerte og unormale blødninger, men Mirena kan også støtes ut uten at du merker det. Siden Mirena reduserer menstruasjonsblødningen, kan økt menstruasjonsblødning tyde på utstøting.
Det anbefales at du leter etter trådene med en finger, for eksempel når du dusjer. Se også avsnitt 3 “Hvordan du bruker Mirena - Hvordan vet jeg at Mirena er på plass?“. Hvis det er tegn som tyder på utstøting eller du ikke kan føle trådene, må du bruke annet prevensjonsmiddel (som for eksempel kondomer) og snakke med helsepersonell.
Perforasjon (gjennomhulling) av livmorveggen
Perforasjon (gjennomhulling) eller gjennomtrengning av livmorveggen kan forekomme og skjer oftest under innsetting, selv om dette kanskje ikke oppdages før senere. Et Mirena-innlegg som har lagt seg utenfor livmorhulen er ikke effektivt som prevensjon, og må fjernes så snart som mulig. Det kan være nødvendig å fjerne Mirena med en operasjon. Risikoen for perforasjon er økt hos kvinner som ammer og hos kvinner som har født i opptil 36 uker før innsettingen, og kan øke hos kvinner der livmoren er bakoverbøyd (fiksert retrovertert uterus). Dersom du har mistanke om perforasjon, søk umiddelbart råd hos helsepersonell og fortell dem at du har fått satt inn Mirena, særlig dersom det ikke er vedkommende som har satt inn innlegget.
Mulige tegn og symptomer på perforasjon kan omfatte:
-
kraftige smerter (menstruasjonslignende kramper) eller smertene er sterkere enn forventet
-
kraftige blødninger (etter innsetting)
-
smerter eller blødninger som varer i mer enn noen få uker
-
plutselige endringer i menstruasjonssyklus
-
smerter under samleie
-
du kan ikke finne trådene til Mirena (se avsnitt 3 ʺHvordan du bruker Mirena - Hvordan vet jeg at Mirena er på plass?ʺ).
Brystkreft
Kvinner som tar p-piller (prevensjonsmiddel), har en litt større risiko for brystkreft. Denne risikoen går tilbake til den aldersrelaterte grunnrisikoen innen 10 år etter at man slutter med p-piller.
Noen vitenskapelige studier har antydet en lett økt risiko for brystkreft ved bruk av livmorinnlegg med levonorgestrel som Mirena, mens andre studier ikke har vist en slik risiko.
Data fra studier med Mirena for beskyttelse av livmorslimhinnen under hormonerstatningsbehandling med østrogen er begrenset. Risiko for brystkreft ved bruk av Mirena ved denne indikasjonen kan derfor verken bekreftes eller avvises.
Risiko for brystkreft er økt hos kvinner etter overgangsalderen og som bruker hormonsubstitusjonsbehandling. Risikoen er høyere ved substitusjonsbehandling med kombinasjonen østrogen og progestogen enn ved substitusjonsbehandling med østrogen alene. Dersom du bruker et østrogenpreparat, skal du lese pakningsvedlegget for dette legemidlet også. Snakk med legen din hvis du er bekymret.
Noen vitenskapelige studier har antydet en lett økt risiko for brystkreft ved bruk av livmorinnlegg med levonorgestrel som Mirena, mens andre studier ikke har vist en slik risiko.
Data fra studier med Mirena for beskyttelse av livmorslimhinnen under hormonerstatningsbehandling med østrogen er begrenset. Risiko for brystkreft ved bruk av Mirena ved denne indikasjonen kan derfor verken bekreftes eller avvises.
Risiko for brystkreft er økt hos kvinner etter overgangsalderen og som bruker hormonsubstitusjonsbehandling. Risikoen er høyere ved substitusjonsbehandling med kombinasjonen østrogen og progestogen enn ved substitusjonsbehandling med østrogen alene. Dersom du bruker et østrogenpreparat, skal du lese pakningsvedlegget for dette legemidlet også. Snakk med legen din hvis du er bekymret.
Graviditet utenfor livmoren
Graviditet oppstår svært sjelden ved bruk av Mirena. Hvis du blir gravid mens du bruker Mirena, øker risikoen for at du bærer et foster utenfor livmoren (graviditet utenfor livmoren). Ca. 1 av 1000 kvinner som bruker Mirena riktig blir gravid utenfor livmoren i løpet av ett år. Denne hyppigheten er lavere enn hos kvinner som ikke bruker noen form for prevensjon (ca. 3 til 5 av 1000 kvinner per år).
Risikoen er høyere for kvinner som allerede har opplevd en graviditet utenfor livmoren, kirurgiske inngrep på egglederne eller som har hatt en infeksjon i underlivet. Graviditet utenfor livmoren er en alvorlig tilstand som krever umiddelbar medisinsk behandling. Følgende symptomer kan tyde på graviditet utenfor livmoren, og du må oppsøke lege umiddelbart:
Risikoen er høyere for kvinner som allerede har opplevd en graviditet utenfor livmoren, kirurgiske inngrep på egglederne eller som har hatt en infeksjon i underlivet. Graviditet utenfor livmoren er en alvorlig tilstand som krever umiddelbar medisinsk behandling. Følgende symptomer kan tyde på graviditet utenfor livmoren, og du må oppsøke lege umiddelbart:
-
Menstruasjonsblødningene dine har opphørt og deretter får du vedvarende blødning eller smerte
-
Du har vage eller svært kraftige smerter i underlivet
-
Du har normale tegn på graviditet, men du har også blødninger og føler deg svimmel.
Svimmelhet
Noen kvinner føler seg svimle etter at Mirena er satt inn. Dette er en normal fysisk reaksjon. Legen vil be deg om å hvile en stund etter at Mirena er satt inn.
Psykiatriske lidelser
Noen kvinner som bruker prevensjonsmidler, inkludert Mirena, har rapportert om depresjon eller nedstemthet. Depresjon kan være alvorlig, og kan noen ganger føre til selvmordstanker. Dersom du opplever humørforandringer og symptomer på depresjon, må du kontakte legen din så raskt som mulig for å få medisinske råd.
Forstørrede eggstokkfollikler (celler som omgir egg i eggstokken)
Siden prevensjonseffekten av Mirena hovedsakelig skyldes preparatets lokale virkning, forstyrres eggløsningssyklusen vanligvis ikke hos kvinner i fruktbar alder. Noen ganger forsinkes nedbrytingen av follikkelen og follikkelutviklingen fortsetter. De fleste av disse folliklene gir ingen symptomer, men noen kan være ledsaget av underlivssmerter eller smerter under samleie. Disse forstørrede folliklene kan kreve behandling, men de forsvinner vanligvis av seg selv etter 2-3 måneder.
Du bør kontakte lege:
-
dersom du ikke lenger føler trådene i vagina
-
dersom du kan kjenne innleggets nedre del
-
dersom du tror du kan være gravid
-
dersom du har vedvarende smerter i underlivet, feber eller unormal utflod
-
dersom du eller din partner opplever smerte eller ubehag ved samleie
-
dersom du får plutselige forandringer i blødningsmønsteret (f.eks. dersom du vanligvis pleier å ha liten eller ingen menstruasjonsblødning og du i stedet begynner å få vedvarende blødning eller smerte eller begynner å blø kraftig)
-
dersom du har andre medisinske problemer, f.eks. migrenehodepine eller kraftig tilbakevendende hodepine, plutselige synsproblemer, gulsott eller høyt blodtrykk.
Tilleggsinformasjon for spesielle pasientgrupper:
Eldre (over 65 år)
Bruk av Mirena er ikke undersøkt hos kvinner over 65 år.
Bruk av Mirena er ikke undersøkt hos kvinner over 65 år.
Pasienter med nedsatt leverfunksjon
Mirena skal ikke brukes hos kvinner med nedsatt leverfunksjon (se avsnitt 2 ”Bruk ikke Mirena”).
Mirena skal ikke brukes hos kvinner med nedsatt leverfunksjon (se avsnitt 2 ”Bruk ikke Mirena”).
Pasienter med nedsatt nyrefunksjon
Bruk av Mirena er ikke undersøkt hos kvinner med nedsatt nyrefunksjon.
Bruk av Mirena er ikke undersøkt hos kvinner med nedsatt nyrefunksjon.
Andre legemidler og Mirena
Siden virkningsmekanismen til Mirena hovedsakelig er lokal, antas det at bruk av andre legemidler ikke øker risikoen for graviditet mens du bruker Mirena. Snakk med helsepersonell dersom du bruker, nylig har brukt eller planlegger å bruke andre legemidler.
Graviditet, amming og fertilitet
Snakk med lege eller apotek før du tar andre legemidler dersom du er gravid eller ammer, tror at du kan være gravid eller planlegger å bli gravid.
Graviditet
Mirena skal ikke brukes dersom du er gravid eller tror du er gravid.
Graviditet er svært sjelden hos kvinner som bruker Mirena. Men hvis Mirena støtes ut, er du ikke lenger beskyttet og må bruke annen form for prevensjon frem til du oppsøker lege.
Enkelte kvinner får ikke menstruasjon når de bruker Mirena. Det behøver ikke bety at man er gravid fordi man ikke har sin menstruasjon. Dersom du ikke får menstruasjon på 6 uker og har andre symptomer på graviditet (f.eks. kvalme, tretthet, ømhet i brystene), bør du oppsøke lege for en undersøkelse og graviditetstest.
Hvis du blir gravid med Mirena på plass, bør du umiddelbart kontakte helsepersonell for å ta ut Mirena. Uttakingen kan føre til spontanabort. Men dersom Mirena forblir på plass under graviditeten, er ikke bare risikoen for spontanabort høyere, men også risikoen for for tidlig fødsel. Hvis Mirena ikke kan tas ut, må du snakke med helsepersonell om fordelene og risikoen ved å fortsette graviditeten.
Hvis graviditeten fortsettes, vil du bli nøye overvåket under hele graviditeten, og du bør kontakte legen din umiddelbart dersom du opplever magekramper, magesmerter eller feber.
Hvis graviditeten fortsettes, vil du bli nøye overvåket under hele graviditeten, og du bør kontakte legen din umiddelbart dersom du opplever magekramper, magesmerter eller feber.
Mirena inneholder et hormon, levonorgestrel, og det har vært isolerte rapporter om effekter på kjønnsorganene til jentefostre dersom de ble eksponert for livmorinnlegg med levonorgestrel mens de var i livmoren.
Amming
Mirena kan brukes under amming fra 6 uker etter fødsel. Daglig dose av hormonet i Mirena og konsentrasjonen i blodet er lavere enn med noe annet hormonelt prevensjonsmiddel, likevel er hormonet påvist i morsmelk. Det er lite sannsynlig at barnet påvirkes da det er små mengder hormoner som skilles ut (ca. 0,1 % av dosen overføres til spedbarnet). Det er ikke sett noen negativ effekt på barnets vekst eller utvikling ved bruk av Mirena 6 uker etter fødsel. Det er heller ikke sett effekt på mengden eller kvaliteten på morsmelken ved bruk av prevensjonsmetoder med hormonet progestogen alene.
Kjøring og bruk av maskiner
Mirena har ingen kjent påvirkning på evnen til å kjøre bil eller bruke maskiner.
Mirena inneholder bariumsulfat
T-skjelettet til Mirena inneholder bariumsulfat, noe som gjør at det vises på røntgenundersøkelser.
3. Hvordan du bruker MirenaHvor effektivt er Mirena?
Hvordan settes Mirena inn?
Som prevensjonsmiddel er Mirena like effektivt som dagens mest effektive kobberspiraler. Kliniske studier viser at ca. 2 av 1000 kvinner som bruker Mirena blir gravide det første året. Risikoen for graviditet kan øke ved utstøting eller perforasjon (se avsnitt 2 ”Utstøting” og ”Perforasjon (gjennomhulling) av livmorveggen”).
Ved kraftige menstruasjonsblødninger vil behandling med Mirena føre til en betydelig reduksjon i menstruasjonsblødningen allerede etter tre måneder. Noen brukere mister menstruasjonen helt.
Når bør Mirena settes inn?
Begynne å bruke Mirena
-
Før Mirena settes inn, må det fastslås med sikkerhet at du ikke er gravid.
-
Du skal få Mirena satt inn innen 7 dager etter første dag i menstruasjonen. Når Mirena settes inn på disse dagene, virker den straks og vil hindre at du blir gravid.
-
Hvis du ikke kan få Mirena satt inn 7 dager etter begynnelsen av menstruasjonen, eller hvis menstruasjonen er uregelmessig, kan Mirena settes inn på en hvilken som helst annen dag. I så fall må du ikke ha hatt samleie uten prevensjon siden din siste menstruasjon, og du må ha en negativ graviditetstest før innsetting. Dessuten kan det hende Mirena ikke pålitelig vil forhindre graviditet med en gang. Derfor bør du bruke en barriereprevensjon (som kondom) eller la være å ha vaginalt samleie i de første 7 dagene etter at Mirena er satt inn.
-
Mirena er ikke egnet som nødprevensjon (prevensjon etter samleie).
Begynne å bruke Mirena etter å ha født
-
Mirena kan settes inn etter en fødsel, når livmoren har fått tilbake sin normale størrelse, men ikke tidligere enn 6 uker etter fødselen (se avsnitt 4 “Mulige bivirkninger - Hull (perforasjon) i livmoren”).
-
Se også “Begynne å bruke Mirena” over, for hva du ellers må vite om tidspunktet for innsetting.
Begynne å bruke Mirena etter en abort
Mirena kan settes inn umiddelbart etter en abort, hvis graviditeten varte i mindre enn 3 måneder, forutsatt at det ikke er noen infeksjon i genitaliene. Mirena vil da virke med det samme.
Bytte ut Mirena
Mirena kan byttes ut med en ny Mirena når som helst i menstruasjonssyklusen. Mirena vil da virke med det samme.
Bytte fra et annet prevensjonsmiddel (som kombinert hormonprevensjon, implantat)
-
Mirena kan settes inn umiddelbart hvis det er rimelig sikkert at du ikke er gravid.
-
Hvis det har gått mer enn 7 dager siden din siste menstruasjonsblødning begynte, skal du ikke ha vaginalt samleie, eller du må bruke annen prevensjon i tillegg, i de neste 7 dagene.
Mirena skal settes inn av lege/helsepersonell som har erfaring med innsetting av Mirena.
Etter en gynekologisk undersøkelse, setter legen inn et instrument som kalles spekulum i vagina, og livmorhalsen rengjøres med en antiseptisk oppløsning. Innlegget settes deretter inn i livmoren via et tynt, bøyelig plastrør.
Etter en gynekologisk undersøkelse, setter legen inn et instrument som kalles spekulum i vagina, og livmorhalsen rengjøres med en antiseptisk oppløsning. Innlegget settes deretter inn i livmoren via et tynt, bøyelig plastrør.
Etter innsetting av Mirena skal du få et pasientkort fra legen der oppfølgingsundersøkelser er oppført. Ta med dette kortet til hver avtalte time.
Skal Mirena kontrolleres regelmessig?
Mirena bør kontrolleres 4-12 uker etter innsetting og deretter regelmessig, og minst én gang i året. Legen din vil bestemme hvor ofte og hvilke undersøkelser som skal utføres i ditt tilfelle.
Ta med pasientkortet du har fått av legen til hver avtalte time. Informer helsepersonell om du har fått satt inn Mirena, særlig dersom det ikke er vedkommende som har satt inn innlegget.
Hvor lenge kan Mirena brukes?
Ta med pasientkortet du har fått av legen til hver avtalte time. Informer helsepersonell om du har fått satt inn Mirena, særlig dersom det ikke er vedkommende som har satt inn innlegget.
Mirena gir beskyttelse mot graviditet i 8 år hvis det brukes til forebygging av graviditet (prevensjon). Bruker du Mirena av denne grunn? I så fall bør Mirena fjernes eller byttes senest etter 8 år.
Mirena har effekt i 5 år hvis det brukes til behandling av kraftige menstruasjonsblødninger (idiopatisk menoragi). Bruker du Mirena av denne grunn? I så fall bør Mirena fjernes eller byttes når de unormalt kraftige menstruasjonsblødningene kommer tilbake eller senest etter 8 år.
Mirena kan brukes i 5 år hvis det brukes som beskyttelse av livmorslimhinnen hos kvinner som i overgangsalderen bruker hormonerstatningsbehandling med østrogen. Bruker du Mirena av denne grunn? I så fall bør Mirena fjernes eller byttes senest etter 5 år.
Hvis du vil, kan du få satt inn et nytt Mirena-innlegg når det gamle er fjernet.
Kan Mirena forårsake smerte eller ubehag?
Du kan kjenne innsettingen, men det pleier ikke å gjøre spesielt vondt. I visse tilfeller kan lokalbedøvelse være nødvendig.
Enkelte kvinner kan få blødninger eller føle smerte og svimmelhet under innsettingen. Dersom disse symptomene ikke forsvinner etter en halv times hvile, er det mulig at innlegget ikke sitter korrekt. En undersøkelse bør foretas, og om det er nødvendig, tas innlegget ut. Enkelte kvinner kan kjenne smerte (som menstruasjonskramper) de første ukene etter innsettingen. Du bør kontakte lege igjen dersom du har store smerter eller dersom smerten fortsetter i mer enn 3 uker etter innsettingen av innlegget.
Hvor lenge skal jeg vente med samleie etter innsettingen?
For at kroppen din skal få hvile, er det best å vente et par dager etter innsettingen før du har samleie. Avhengig av når i menstruasjonssyklusen Mirena settes inn, kan det hende du må bruke en barriereprevensjon (f.eks. kondom) eller avstå fra vaginalt samleie de første 7 dagene etter innsetting (se avsnitt 3 ”Hvordan du bruker Mirena - Når bør Mirena settes inn?”).
Påvirker Mirena samleie?
Verken du eller din partner merker innlegget under samleie. Dersom noen av dere skulle gjøre det, bør samleie unngås til en lege har kontrollert at innlegget sitter korrekt.
Kan Mirena påvirke mine menstruasjoner?
Bruk av Mirena påvirker blødningsmønsteret til alle kvinner i fruktbar alder.
De 3-6 første månedene etter innsettingen er uregelmessige blødninger vanlig. Dette er helt normalt, men blødningsmønsteret bør etter denne perioden være noenlunde regelmessig og blødningsmengden bør ha minsket betraktelig. Ved bruk av Mirena for behandling av unormalt kraftige menstruasjonsblødninger, kan de uregelmessige blødningene være hyppigere og pågå i lengre tid.
Det er sannsynlig at du vil få en gradvis reduksjon i antall blødningsdager og blødningsmengde hver måned. Hos noen kvinner stopper menstruasjonen etter hvert helt. Siden menstruasjonsblødningen vanligvis reduseres ved bruk av Mirena, får de fleste kvinner økt hemoglobinverdi i blodet.
Dersom du ikke får noen menstruasjon når du bruker Mirena, skyldes det den effekten hormonet har på livmorslimhinnen. Dine egne hormonnivåer forblir, til tross for at blødningene kanskje har opphørt, normale. Når innlegget tas ut, vender menstruasjonene tilbake til det normale.
Det er sannsynlig at du vil få en gradvis reduksjon i antall blødningsdager og blødningsmengde hver måned. Hos noen kvinner stopper menstruasjonen etter hvert helt. Siden menstruasjonsblødningen vanligvis reduseres ved bruk av Mirena, får de fleste kvinner økt hemoglobinverdi i blodet.
Dersom du ikke får noen menstruasjon når du bruker Mirena, skyldes det den effekten hormonet har på livmorslimhinnen. Dine egne hormonnivåer forblir, til tross for at blødningene kanskje har opphørt, normale. Når innlegget tas ut, vender menstruasjonene tilbake til det normale.
Selv hos kvinner som bruker Mirena i kombinasjon med østrogenbehandling er uregelmessige blødninger vanlig i løpet av de første 3-6 månedene. Ca. 40 % av kvinnene i overgangsalderen blir blødningsfrie.
For alle Mirena-brukere gjelder det at dersom de uregelmessige blødningene fremdeles er tilstede etter 6 måneder bør du kontakte legen din, det samme gjelder om du får en blødning etter en tid med uteblitte eller sparsomme menstruasjonsblødninger.
Kan jeg bruke tampong eller menstruasjonskopp?
Bruk av bind anbefales. Hvis du bruker tampong eller menstruasjonskopp, bør denne byttes forsiktig slik at du ikke drar i trådene til Mirena. Hvis du tror du kan ha trukket Mirena ut av riktig stilling (se «Du bør kontakte lege:» for mulige tegn), må du unngå samleie eller bruke en prevensjonsbarriere (for eksempel kondom) og kontakte lege.
Hva hvis jeg vil bli gravid eller vil ha fjernet Mirena av andre grunner?
Legen din kan ta ut innlegget når som helst, og deretter er det mulig for deg å bli gravid. Dette er vanligvis en smertefri prosedyre. Fruktbarheten blir normal igjen etter at Mirena er tatt ut.
Fortsette med prevensjon etter fjerning
Hvis du vil unngå graviditet etter at innlegget er fjernet, bør det tas ut før den sjuende dagen i menstruasjonssyklusen (din månedlige menstruasjonsblødning). Hvis innlegget fjernes etter den sjuende dagen, bør et annet prevensjonsmiddel (f.eks. kondom) brukes i tillegg i minst 7 dager før uttakingen. Dersom du har uregelmessige menstruasjon eller ikke har menstruasjon under bruk av Mirena, bør du bruke prevensjonsmiddel som kondom eller pessar fra og med 7 dager før uttakingen og til menstruasjonen din kommer tilbake. Et nytt Mirena-innlegg kan også settes inn umiddelbart etter at det gamle er tatt ut. I slike tilfeller er det ikke behov for tilleggsbeskyttelse. Hvis du ikke ønsker å fortsette å bruke samme metode, kan du be legen om råd om andre pålitelige prevensjonsmetoder.
Hvordan vet jeg at Mirena er på plass?
Du kan selv undersøke om du finner trådene. Før en finger forsiktig inn i skjeden og kjenn etter om du finner trådene i bakre del av skjeden ved åpningen til livmormunnen.
Ikke dra i trådene, for da kan du ved et uhell dra ut Mirena. Hvis du ikke kan kjenne trådene kan dette være tegn på utstøtning eller perforasjon. I slike tilfeller må du bruke annet prevensjonsmiddel (barrieremetode, slik som kondom) og snakke med lege.
Kan jeg bli gravid når jeg slutter å bruke Mirena?
Ja. Når Mirena er fjernet, går fruktbarheten tilbake til det normale. Du kan bli gravid i løpet av første menstruasjonssyklus etter at Mirena er fjernet.
Kontakt lege eller apotek hvis du har ytterligere spørsmål.
4. Mulige bivirkninger
Ikke kjent hyppighet:
Som alle legemidler kan dette legemidlet ha bivirkninger, men ikke alle får det.
Mulige bivirkninger som kan oppstå når Mirena brukes som prevensjonsmiddel og mot unormalt kraftige menstruasjonsblødninger, er angitt nedenfor.
Mulige bivirkninger som kan oppstå når Mirena brukes som prevensjonsmiddel og mot unormalt kraftige menstruasjonsblødninger, er angitt nedenfor.
Mulige bivirkninger som kan oppstå når Mirena brukes som beskyttelse av livmorslimhinnen ved hormonerstatningsbehandling med østrogen er sett med lignende hyppighet med mindre annet er spesifisert ved fotnoter.
Svært vanlige (forekommer hos flere enn 1 av 10 brukere):
-
Hodepine
-
Mage- og bekkensmerter
-
Forandringer i blødningsmønsteret, inkludert økt eller redusert menstruasjonsblødning, sporblødning (spotting), kortere eller lengre menstruasjonsperioder, forlenget intervall mellom blødningene eller ingen blødninger i det hele tatt
-
Betennelse i ytre kjønnsorganer eller vagina (vulvovaginitt)*
-
Utflod fra skjeden*
-
Nedstemthet/depresjon
-
Nedsatt sexlyst
-
Migrene
-
Svimmelhet
-
Kvalme (sykdomsfølelse)
-
Akne
-
Sterk hårvekst
-
Ryggsmerter**
-
Infeksjon i øvre kjønnsorganer
-
Cyster på eggstokkene
-
Menstruasjonssmerter
-
Brystsmerter**
-
Utstøting av innlegget fra livmoren (helt eller delvis)
-
Vektøkning
-
Hårtap
-
Kloasme (brune pigmentflekker i ansiktet) og/eller kraftig pigmentering i huden
-
Perforasjon av livmoren
-
Overfølsomhet (allergisk reaksjon) inkludert utslett, elveblest og plutselige hevelser i f.eks. øyne, munn og svelg (angioødem)
-
Økt blodtrykk
*Studier av beskyttelse av livmorslimhinnen: ”vanlige”
**Studier av beskyttelse av livmorslimhinnen: ”svært vanlige”
Beskrivelse av noen utvalgte bivirkninger:
**Studier av beskyttelse av livmorslimhinnen: ”svært vanlige”
Blodforgiftning er sett etter innsetting av livmorinnlegget.
Hvis du blir gravid mens du bruker Mirena, er det en mulighet for graviditet utenfor livmoren (se avsnitt 2 ”Graviditet utenfor livmoren”).
Hvis du blir gravid mens du bruker Mirena, er det en mulighet for graviditet utenfor livmoren (se avsnitt 2 ”Graviditet utenfor livmoren”).
Partneren kan kjenne uttakstrådene under samleie. Risiko for brystkreft er ikke kjent ved bruk av Mirena for beskyttelse av livmorslimhinnen ved hormonerstatningsbehandling med østrogen. Tilfeller av brystkreft er rapportert (hyppighet ikke kjent).
Følgende mulige bivirkninger er rapportert ved innsetting eller fjerning av Mirena:
Smerter og blødninger ved innsetting og fjerning av innlegg, svimmelhet og besvimelse i forbindelse med innsetting av innlegg (vasovagal reaksjon). Innsetting/fjerning kan føre til krampeanfall hos pasienter med epilepsi.
Melding av bivirkninger
Kontakt lege, apotek eller sykepleier dersom du opplever bivirkninger. Dette gjelder også bivirkninger som ikke er nevnt i pakningsvedlegget. Du kan også melde fra om bivirkninger direkte via meldeskjema som finnes på nettsiden til Direktoratet for medisinske produkter: www.dmp.no/pasientmelding. Ved å melde fra om bivirkninger bidrar du med informasjon om sikkerheten ved bruk av dette legemidlet.
5. Hvordan du oppbevarer Mirena
Oppbevares utilgjengelig for barn.
Bruk ikke dette legemidlet etter utløpsdatoen som er angitt på pakningen. Utløpsdatoen er til den siste dagen i den angitte måneden.
Dette legemidlet krever ingen spesielle oppbevaringsbetingelser.
Legemidler skal ikke kastes i avløpsvann eller sammen med husholdningsavfall. Spør på apoteket hvordan du skal kaste legemidler som du ikke lenger bruker. Disse tiltakene bidrar til å beskytte miljøet.
6. Innholdet i pakningen og ytterligere informasjon
Andre informasjonskilder
Sammensetning av Mirena
-
Virkestoff er levonorgestrel 52 mg.
-
Andre innholdsstoffer er:
-
polydimetylsiloksan elastomer
-
kolloidal vannfri silika
-
polyetylen
-
bariumsulfat
-
jernoksid (E 172)
-
Hvordan Mirena ser ut og innholdet i pakningen
Ett sterilt innsettingssystem til intrauterin bruk.
Innehaver av markedsføringstillatelsen
Bayer AB
Box 606
SE-169 26 Solna
Tilvirker
SE-169 26 Solna
Bayer Oy
Pansiontie 47
20210 Turku
Finland
Pansiontie 47
20210 Turku
Finland
Dette pakningsvedlegget ble sist oppdatert 16.04.2026
Detaljert informasjon om dette legemidlet er tilgjengelig på nettstedet til www.felleskatalogen.no
Detaljert og oppdatert informasjon om dette legemidlet er tilgjengelig ved å skanne koden som er inkludert i dette pakningsvedlegget, ytre emballasje eller pasientkortet med en smarttelefon. Den samme informasjonen er også tilgjengelig på følgende URL: www.pi.bayer.com/mirena/no og på nettsiden til www.legemiddelverket.no
Mirena 20 mikrogram/24 timer intrauterint innlegg
Skal settes inn av helsepersonell ved bruk av aseptisk teknikk.
Mirena sitter i en innføringshylse som ligger i en steril pakning som ikke skal åpnes før umiddelbart før innsetting. Skal ikke steriliseres på nytt. Mirena er kun til engangsbruk. Skal ikke brukes dersom indre emballasje er skadd eller åpnet. Skal ikke settes inn etter utløpsdatoen (måned og år) som er angitt på etiketten.
Se preparatomtalen for informasjon om når (tidspunkt) Mirena skal settes inn.
I ytteresken ligger Mirena sammen med et pasientkort. Fyll ut pasientkortet og gi dette til pasienten etter innsettingen.
Forberedelser før innsetting
-
Før innsetting av Mirena skal pasienten undersøkes for å utelukke kontraindikasjoner, samt å utelukke graviditet (se preparatomtalen, pkt. 4.3 og pkt. 4.4 under Medisinsk undersøkelse/konsultasjon).
-
Sett inn et speculum slik at cervix gjøres synlig. Rengjør cervix og vagina grundig med en egnet antiseptisk oppløsning.
-
Ved behov benyttes hjelp fra en assistent.
-
Ta tak på fremre del av cervix med et tenaculum eller en annen tang for å stabilisere uterus. Ved retrovertert uterus kan det være bedre å ta tak på bakre del av cervix. Ved å trekke forsiktig i tangen kan cervikalkanalen gjøres rett. Tangen bør holdes i samme posisjon og et forsiktig drag i cervix bør opprettholdes under innsetting av Mirena.
-
Før inn en uterinsonde i cervikalkanalen til fundus for å måle lengden og for å bekrefte uterinkavitetens retning, samt å utelukke tegn til intrauterine misdannelser (f.eks. septum, submukøse myomer) eller et tidligere innsatt intrauterint prevensjonsmiddel som ikke er fjernet. Dersom undersøkelsen er vanskelig å gjennomføre, bør dilatasjon av cervikalkanalen vurderes. Dersom cervixdilatasjon er nødvendig, bør man vurdere å gi analgetika/paracervikal blokk.
1. Åpne først den sterile pakningen helt (Figur 1). Bruk aseptisk teknikk og ta på sterile hansker.
2. Skyv glideren fremover i pilens retning til ytterste posisjon for å klargjøre Mirena i innføringshylsen (Figur 2).
VIKTIG! Skyv ikke glideren tilbake da dette kan føre til at Mirena frigjøres for tidlig. Når Mirena først er frigjort kan den ikke klargjøres på nytt.
3. Mens glideren holdes i ytterste posisjon, plasseres oversiden av måleringen slik at lengden tilsvarer sondemålet av uterus (Figur 3).
4. Mens glideren holdes i ytterste posisjon, føres innføringshylsen videre inn i cervix inntil måleringen er ca. 1,5-2,0 cm fra uterin cervix (Figur 4).
VIKTIG! Føres inn uten å bruke makt. Dilater cervikalkanalen ved behov.
5. Mens du holder innføringshylsen på plass, skyves glideren tilbake til merket for å folde ut de horisontale armene på Mirena (Figur 5). Vent i 5-10 sekunder på at de horisontale armene skal folde seg helt ut.
6. Før innføringshylsen forsiktig videre mot fundus i uterus inntil måleringen berører cervix. Mirena er nå plassert ved fundus. (Figur 6).
7. Mens du holder innføringshylsen på plass, frigjøres Mirena ved å skyve glideren helt tilbake (Figur 7). Mens du fortsatt holder glideren helt tilbake, fjernes innføringshylsen forsiktig ved å trekke den ut. Kutt trådene slik at 2 3 cm er synlig utenfor cervix.
VIKTIG! Dersom du mistenker at innlegget ikke er korrekt plassert, må plasseringen kontrolleres (f.eks. med ultralyd). Innlegget fjernes dersom det ikke er riktig plassert i uterinkaviteten. Et innlegg som er tatt ut må ikke settes inn på nytt.
Fjerning/bytte av innlegg
Se preparatomtalen for Mirena for informasjon om fjerning/bytte.
Mirena tas ut ved å trekke forsiktig i trådene med tang (Figur 8).
Et nytt Mirena innlegg kan settes inn umiddelbart etter uttak.
Etter at Mirena er tatt ut, bør det sjekkes om innlegget er intakt og har blitt helt fjernet.
Se preparatomtale for Mirena online på www.pi.bayer.com/mirena/no