Dette er et søkefelt med autofullføringsforslag. Start å skrive og du vil få opp forslag på virkestoff, legemidler og bruksområder, som du kan velge mellom. Bruk Søke-knappen hvis autofullføringsforslagene ikke er relevante, eller Strekkode-knappen hvis du ønsker å skanne strekkoden på legemiddelpakningen.
Fostimon Set
Urinderivert follikkelstimulerende hormon.
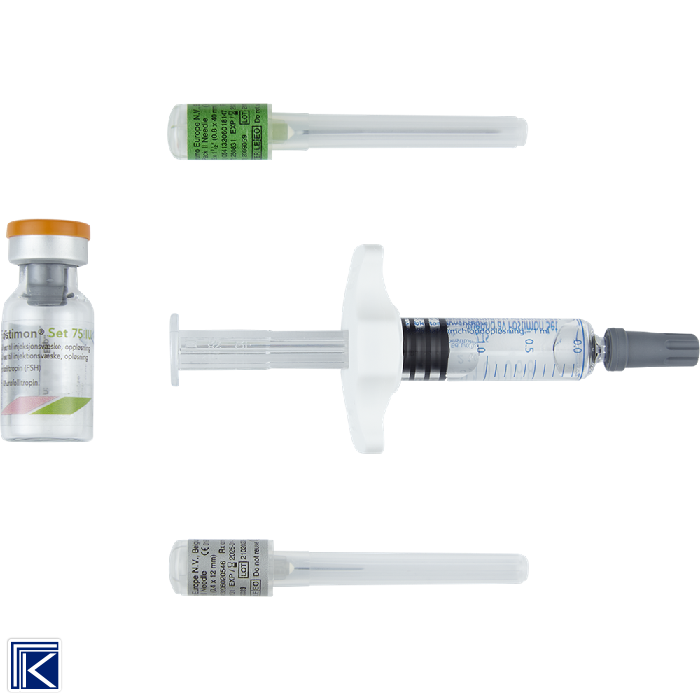
PULVER OG VÆSKE TIL INJEKSJONSVÆSKE, oppløsning 75 IE, 150 IE og 300 IE: Hvert sett inneh.: I) Hetteglass: Urofollitropin (follikkelstimulerende hormon, FSH) 75 IE, resp. 150 IE og 300 IE, laktosemonohydrat. II) Ferdigfylt sprøyte: Natriumklorid 9 mg, vann til injeksjonsvæsker til 1 ml.
Indikasjoner
Sterilitet hos kvinner:- Anovulasjon (inkl. polycystisk ovariesyndrom, PCOS) hos kvinner som ikke har respondert på behandling med klomifensitrat.
- Kontrollert ovariehyperstimulering for å indusere utvikling av flere follikler ved assisterte befruktningsteknikker (ART) som in vitro-fertilisering (IVF), «gamete intra-fallopian transfer» (GIFT) og «zygotes intra-fallopian transfer» (ZIFT).
Dosering
Bør initieres under tilsyn av lege med erfaring i behandling av infertilitetsproblemer. Store inter- og intraindividuelle forskjeller i ovarierespons på eksogene gonadotropiner, og doseringen bør tilpasses individuelt ut fra ovarierespons (ultralyd og ev. måling av østradiolnivåer).Anovulasjon (inkl. PCOS)
Behandlingsmålet er å utvikle 1 moden Graafs follikkel som egget kan løsne fra etter administrering av hCG. Hos menstruerende pasienter bør behandlingen starte i løpet av menstruasjonssyklusens 7 første dager. Vanlig startdose er 75-150 IE FSH pr. døgn og økes ved behov med 37,5 IE (inntil 75 IE), med 7 eller fortrinnsvis 14 dagers mellomrom, for å oppnå ønsket, men ikke for kraftig respons. Døgndosen beholdes til preovulatoriske forhold oppnås, vanligvis 7-14 dager. Etter seponering av FSH induseres ovulasjon ved administrering av hCG. Dersom antall responderende follikler er for høyt eller østradiolnivået øker for raskt (>daglig dobling i 2-3 påfølgende dager), bør døgndosen reduseres. Flere preovulatoriske follikler >14 mm medfører fare for multippel graviditet og hCG skal holdes tilbake og graviditet unngås. Pasienten bør bruke barriereprevensjon og avstå fra samleie til neste menstruasjonsblødning. Behandlingen bør starte igjen i neste behandlingssyklus med lavere dose enn i forrige syklus. Maks. døgndose av FSH bør vanligvis ikke overskride 225 IE. Hvis ønsket respons ikke oppnås etter 4 ukers behandling, bør behandlingssyklusen avbrytes og pasienten starte på nytt med høyere startdose enn i avbrutt syklus. Når optimal respons er nådd gis 1 injeksjon på 5000-10 000 IE hCG 24-48 timer etter siste FSH-injeksjon. Pasienten bør rådes til å ha samleie på dagen med hCG-injeksjon og påfølgende dag, ev. få intrauterin inseminasjon.
Kontrollert ovariehyperstimulering ved ART
Med GnRH-agonist: GnRH-agonist gis for å oppnå hypofysenedregulering, som undertrykker endogen LH-topp og kontrollerer basale LH-nivåer. FSH gis ca. 2 uker etter start av agonistbehandling, og begge behandlinger fortsetter til ønsket follikkelutvikling er nådd, f.eks. 150-225 IE FSH de første 7 dagene etter 2 uker med hypofysenedregulering med agonist. Dosen tilpasses deretter ovarierespons. Uten GnRH-agonist: FSH 150-225 IE gis daglig fra 2. eller 3. syklusdag. Behandlingen fortsetter med dose tilpasset respons (vanligvis <450 IE daglig), til tilstrekkelig follikkelutvikling er nådd, vanligvis rundt 10. behandlingsdag (5-20 dager). Når optimal respons er nådd gis 1 hCG-injeksjon 5000-10 000 IE 24-48 timer etter siste FSH-injeksjon, for å indusere full follikkelmodning. Oocyttuthenting foretas 34-35 timer senere.
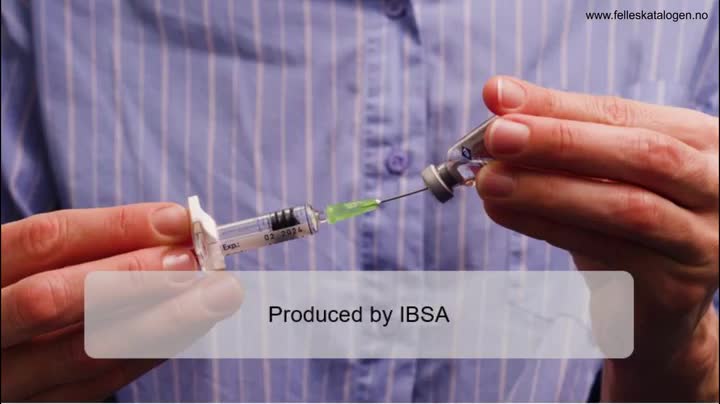
Tilberedning/Håndtering Bør ikke blandes med andre legemidler. Rekonstitueres rett før bruk under aseptiske forhold med medfølgende oppløsningsvæske. Oppløsningsvæsken injiseres langsomt i hetteglasset gjennom gummiproppen. Ikke rist, men rull hetteglasset forsiktig mellom hendene til pulveret er oppløst. Trekk oppløsningen langsomt opp i sprøyten. Ved behov for høyere doser brukes >1 hetteglass med pulver. For ytterligere instruksjoner, se pakningsvedlegget for 75 IU og 150 IU eller pakningsvedlegget for 300 IU. Oppløsningen skal være klar og fargeløs. Ubrukt oppløsning skal kastes.
Administrering Gis som langsom s.c. injeksjon. S.c. injeksjonssted bør varieres for å unngå lipoatrofi.
Kontraindikasjoner
Overfølsomhet for innholdsstoffene. Ovarieforstørrelse eller cyster uavhengig av polycystisk ovariesykdom. Gynekologiske blødninger av ukjent årsak. Ovarie-, uterus- eller brystkarsinom. Tumor i hypothalamus eller hypofyse. Tilstander hvor det ikke kan oppnås effektiv respons, som primær ovariesvikt samt misdannelser i kjønnsorganer og fibroide tumorer i uterus, uforenlige med graviditet.Forsiktighetsregler
S.c. injeksjoner kan settes av motiverte og godt informerte pasienter, gitt at legens instrukser følges nøye. Første injeksjon bør settes under medisinsk overvåking. Ved kjent overfølsomhet for gonadotropiner bør 1. injeksjon settes av lege med tilgjengelige fasiliteter for hjerte-lunge-redning. Før behandlingsstart skal parets infertilitet og antatte kontraindikasjoner for graviditet utredes, spesielt hypotyreose, binyrebarksvikt, hyperprolaktinemi og tumorer i hypofyse- eller hypothalamus, som det gis egnet spesifikk behandling for. Ved ART er faren for multiple graviditeter hovedsakelig knyttet til antall innsatte embryo. Ved ovulasjonsstimulerende behandling er forekomsten av multiple graviditeter økt sammenlignet med naturlig befruktning. De fleste multiple befruktningene er tvillinger. Nøye kontroll av ovarierespons anbefales. Ultralydundersøkelse av follikkelutvikling og bestemmelse av østradiolnivåer bør foretas før og under behandlingen. Ovariehyperstimulering kan bekreftes ved ultralydundersøkelse. Ved uønsket ovariehyperstimulering, bør FSH seponeres, graviditet unngås og hCG holdes tilbake, for å unngå ovariehyperstimuleringssyndrom (OHSS) med magesmerter, kvalme, diaré og lett til moderat ovarieforstørrelse og ovariecyster. I sjeldne tilfeller oppstår alvorlig, ev. livstruende, ovariehyperstimuleringssyndrom, med store ovariecyster (som lett sprekker), ascites, ofte hydrothorax og vektøkning samt venøs eller arteriell tromboemboli. Forekomsten av spontanaborter etter FSH-behandling er økt, men sammenlignbar med andre fertilitetsforstyrrelser. Infertile kvinner som gjennomgår ART, spesielt IVF, har ofte tubeforstyrrelser og forekomsten av ektopiske graviditeter kan være økt. Tidlig ultralydbekreftelse av intrauterin graviditet er viktig. Godartede og ondartede svulster i ovarier og andre kjønnsorganer er sett etter flere infertilitetsbehandlinger. Det er ikke klarlagt om behandling med gonadotropiner øker risikoen for slike svulster hos infertile kvinner. Forekomsten av medfødte misdannelser etter ART kan være litt høyere enn etter spontane befruktninger. Dette antas å skyldes forskjeller i foreldrenes egenskaper (f.eks. morens alder, sædegenskaper) og multiple graviditeter. Ved kjente risikofaktorer for tromboembolikomplikasjoner, som personlig eller familieanamnese, kraftig fedme (kroppsmasseindeks >30 kg/m2) eller trombofili, må nytten av gonadotropiner veies mot risiko. Faren for overføring av infeksiøse agens, inkl. hittil ukjente patogene agens, kan ikke elimineres for legemidler fremstilt fra human urin. Risikoen reduseres ved en ekstraksjons/renseprosess med viruseliminasjon og/eller -inaktivering, validert med standardvirus, spesielt hiv, herpesvirus og papillomavirus. Viruskontaminasjon er ikke sett med gonadotropiner fra human urin.Graviditet, amming og fertilitet
Bivirkninger
Frekvensintervaller: Svært vanlige (≥1/10), vanlige (≥1/100 til <1/10), mindre vanlige (≥1/1000 til <1/100), sjeldne (≥1/10 000 til <1/1000), svært sjeldne (<1/10 000) og ukjent frekvens.
Egenskaper og miljø
KlassifiseringGonadotropin. Høygradig renset follikkelstimulerende hormon (FSH) fra humant menopausalt gonadotropin (HMG).
VirkningsmekanismeOvulasjonsstimulering ved utvikling og modning av Graafs follikler.
AbsorpsjonCmax er 5,74 ± 0,95 IE/liter etter 21,33 ± 9,18 timer. AUC er 541,22 ± 113,83 IE/liter × time. Biotilgjengelighet ca. 70%.
HalveringstidCa. 50 timer.
Pakninger, priser og refusjon
Fostimon Set, PULVER OG VÆSKE TIL INJEKSJONSVÆSKE, oppløsning:
| Styrke | Pakning Varenr. |
Refusjon | Pris (kr) | R.gr. |
|---|---|---|---|---|
| 75 IE | 1 sett (hettegl. + ferdigfylt sprøyte) 144671 |
- |
232,40 | C |
| 150 IE | 1 sett (hettegl. + ferdigfylt sprøyte) 485376 |
- |
434,10 | C |
| 10 sett (hettegl. + ferdigfylt sprøyte) 420579 |
- |
4 014,90 | C | |
| 300 IE | 1 sett (hettegl. + ferdigfylt sprøyte) 078490 |
- |
795,50 | C |
SPC (preparatomtale)
Fostimon Set PULVER OG VÆSKE TIL INJEKSJONSVÆSKE, oppløsning 75 IE |
Fostimon Set PULVER OG VÆSKE TIL INJEKSJONSVÆSKE, oppløsning 150 IE |
Fostimon Set PULVER OG VÆSKE TIL INJEKSJONSVÆSKE, oppløsning 300 IE |
Basert på SPC godkjent av DMP/EMA:
75 IE og 150 IE: 03.05.2019
300 IE: 11.04.2019
Sist endret: 18.11.2021
(priser og ev. refusjon oppdateres hver 14. dag)