Dette er et søkefelt med autofullføringsforslag. Start å skrive og du vil få opp forslag på virkestoff, legemidler og bruksområder, som du kan velge mellom. Bruk Søke-knappen hvis autofullføringsforslagene ikke er relevante, eller Strekkode-knappen hvis du ønsker å skanne strekkoden på legemiddelpakningen.
INJEKSJONSVÆSKE, oppløsning 250 μg: 1 ferdigfylt penn inneh.: Koriongonadotropinalfa 250 μg (ca. 6500 IE), mannitol, metionin, dinatriumfosfatdihydrat, natriumdihydrogenfosfatmonohydrat, poloksamer 188, fosforsyre, natriumhydroksid, vann til injeksjonsvæsker.
Indikasjoner
Behandling av: Voksne kvinner som gjennomgår superovulasjon før assistert befruktning, som f.eks. in vitro fertilisering (IVF): Preparatet administreres for å utløse den endelige follikkelmodningen og luteinisering etter stimulering av follikkelvekst. Kvinner med anovulasjon eller oligoovulasjon: Preparatet tilføres for å utløse ovulasjon og luteinisering hos anovulerende eller oligoovulerende pasienter etter stimulering av follikkelvekst.Dosering
Mht. sporbarhet skal preparatnavn og batchnr. protokollføres. Behandlingen bør utføres av lege med erfaring i behandling av fertilitetsproblemer. Maks. dose er 250 μg.
Kvinner som gjennomgår superovulasjon før assistert befruktning som f.eks. in vitro-fertilisering (IVF)
En ferdigfylt penn (250 μg) administreres 24-48 timer etter siste administrering av et follikkelstimulerende hormonpreparat (FSH) eller et humant menopausalt gonadotropinpreparat (hMG) etter at optimal stimulering av follikkelutvikling er oppnådd.
Kvinner med anovulasjon eller oligoovulasjon
En ferdigfylt penn (250 μg) administreres 24-48 timer etter at optimal stimulering av follikkelutvikling er oppnådd. Pasienten anbefales å ha samleie samme dag og dagen etter injeksjon av preparatet.
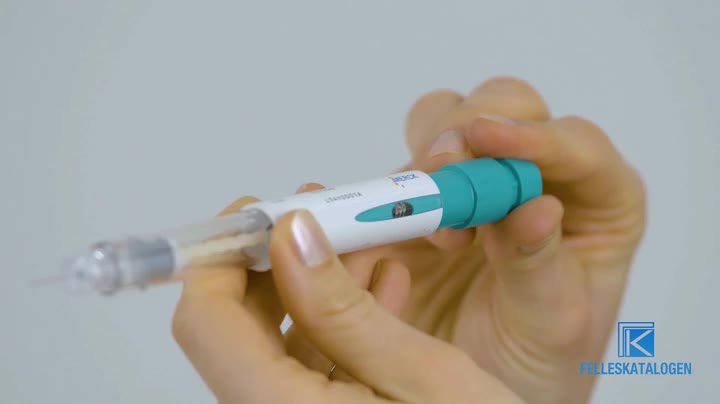
Administrering Til s.c. bruk. Selvadministrering bør kun foretas av pasienter som er tilstrekkelig opplært og som har tilgang til faglig veiledning. Kun til engangsbruk.
Kontraindikasjoner
Overfølsomhet for innholdsstoffene. Tumor i hypothalamus eller hypofysen. Ovarieforstørrelse eller cyste som ikke er relatert til polycystisk ovariesyndrom. Gynekologisk blødning av ukjent årsak. Ovarie-, livmor- eller brystkreft. Aktiv tromboembolisk forstyrrelse. Primær ovarialsvikt. Misdannelser i kjønnsorganene som er uforenlig med graviditet. Fibromyomer i uterus som er uforenlig med graviditet. Postmenopausale kvinner.Forsiktighetsregler
Generelle anbefalinger: Før behandling begynnes, bør parets infertilitet vurderes på en hensiktsmessig måte og mulige kontraindikasjoner mot graviditet vurderes. Pasienten bør særlig vurderes med henblikk på hypotyreoidisme, adrenokortikal svikt, hyperprolaktinemi og tumorer i hypofyse eller hypothalamus, og egnet spesifikk behandling bør gis. Preparatet er ikke indisert for behandling av andre tilstander som luteal insuffiens eller mannlige tilstander. Ovarialt hyperstimuleringssyndrom (OHSS): En viss grad av ovarieforstørrelse kan forventes, og sees oftere hos kvinner med polycystisk ovarialsyndrom (PCOS). Går som regel tilbake uten behandling. OHSS er, i motsetning til ukomplisert ovarieforstørrelse, en tilstand som kan manifesteres med økende alvorlighetsgrad. Det omfatter uttalt ovarieforstørrelse, høye serumkonsentrasjoner av gonadale steroider, og økt vaskulær permeabilitet som kan føre til væskeansamling i peritonealhulen, pleurahulen og perikardialhulene (sjelden). Milde manifestasjoner av OHSS kan omfatte abdominalsmerte, abdominal distensjon og oppblåsthet, og ovarieforstørrelse. Moderat OHSS kan i tillegg gi kvalme, oppkast, tegn til ascites eller uttalt ovarieforstørrelse vist ved ultralydundersøkelse. Alvorlig OHSS omfatter i tillegg symptomer som alvorlig ovarieforstørrelse, vektøkning, dyspné eller oliguri. Klinisk undersøkelse kan vise hypovolemi, hemokonsentrasjon, elektrolyttforstyrrelser, ascites, pleuravæske eller akutt lungebesvær. I svært sjeldne tilfeller kan alvorlig OHSS forverres av ovarietorsjon eller tromboemboliske komplikasjoner som lungeemboli, iskemisk slag eller myokardinfarkt. Uavhengige risikofaktorer for OHSS er ung alder, slank kroppsbygning, PCOS, høyere doser av eksogene gonadotropiner, høyt absolutt eller raskt stigende serumøstradiolnivå, tidligere episoder av OHSS, et stort antall utviklende follikler og et stort antall oocytter funnet etter sykluser med assistert befruktning. Ved å følge anbefalt dosering og administreringsregime, kan risikoen for ovarial hyperstimulering minimeres. Monitorering av stimuleringssykluser med ultralyd samt østradiolmålinger anbefales for å avdekke risikofaktorer på et tidlig tidspunkt. Det foreligger dokumentasjon på at hCG kan være en betydelig utløsende faktor for OHSS, og at syndromet kan bli mer alvorlig og langvarig ved graviditet. Det anbefales derfor at hCG tilbakeholdes og at pasienten rådes til å avstå fra samleie eller bruke mekanisk prevensjon i minst 4 dager, hvis tegn på ovarial hyperstimulering forekommer. OHSS kan utvikle seg raskt (innen 24 timer) eller over flere dager til å bli en alvorlig medisinsk tilstand. Pasienten bør få oppfølging i minst 2 uker etter etter hCG-administrering. Mild eller moderat OHSS går vanligvis spontant tilbake. Dersom alvorlig OHSS forekommer, bør gonadotropinbehandlingen avbrytes og pasienten legges inn på sykehus og egnet behandling påbegynnes. Multippel graviditet: Ved indusert ovulasjon øker forekomsten av multippel graviditet og flerfødsler, vanligvis med tvillinger. Multippel graviditet, spesielt med 3 eller flere fostre, øker risikoen for maternelle og perinatale komplikasjoner. For å redusere risikoen for multippel graviditet anbefales nøye kontroll av ovarialrespons. Ved assistert befruktning er risikoen for multippel graviditet hovedsakelig relatert til antall embryo som blir tilbakeført, embryoets kvalitet samt pasientens alder. Spontanabort: Forekomst av spontanabort er større hos pasienter som gjennomgår stimulering av follikkelutvikling for ovulasjonsinduksjon eller assistert befruktning. Ektopisk graviditet: Kvinner som tidligere har hatt sykdom i egglederene har økt risiko for ektopisk graviditet, enten graviditeten skyldes spontan eller assistert befruktning. Forekomst av ektopisk graviditet etter assistert befruktning er høyere enn ellers i befolkningen. Medfødte misdannelser: Forekomst av medfødte misdannelser kan være noe høyere etter assistert befruktning. Det antas at dette skyldes forskjeller i parentale karakteristika (f.eks. kvinnens alder, spermiens karakteristika) og den høyere forekomsten av multippel graviditet. Tromboemboliske hendelser: Hos kvinner med nylig tromboembolisk sykdom eller kvinner med generelt fastslåtte risikofaktorer for tromboemboliske hendelser, f.eks. i personlig sykehistorie eller sykehistorie i familien, kan behandling med gonadotropiner ytterligere øke risikoen for forverring eller forekomst av slike hendelser. Hos disse kvinnene må fordelene ved å administrere gonadotropin veies opp mot risikoene. Graviditet i seg selv, i tillegg til OHSS, innebærer også økt risiko for tromboemboliske hendelser. Neoplasmer i reproduksjonssytemet: Neoplasmer i ovariene og reproduksjonssystemet for øvrig, både benigne og maligne, er rapportert hos kvinner som har gjennomgått flere behandlingsregimer for infertilitet. Det er ennå ikke klarlagt om gonadotropinbehandling øker risikoen for slike tumorer hos infertile kvinner.Testing av serum og urin: Kan påvirke måling av hCG i serum og urin med immunologisk teknikk i opptil 10 dager, noe som kan gi falsk positiv graviditetstest. Pasienten skal gjøres oppmerksom på dette. Natruiminnhold: Dette legemidlet inneholder <1 mmol natrium (23 mg) pr. dose, og er så godt som natriumfritt.Graviditet, amming og fertilitet
GraviditetIkke indisert for bruk under graviditet. Data fra et begrenset antall eksponerte graviditeter indikerer ingen økt risiko for deformasjoner eller føtal/neonatal toksisitet. Ingen reproduksjonsstudier på dyr er utført, og potensiell risiko for mennesker er ukjent.
AmmingIkke indisert ved amming.
FertilitetIndisert for bruk ved infertilitet.
Bivirkninger
Frekvensintervaller: Svært vanlige (≥1/10), vanlige (≥1/100 til <1/10), mindre vanlige (≥1/1000 til <1/100), sjeldne (≥1/10 000 til <1/1000), svært sjeldne (<1/10 000) og ukjent frekvens.
Egenskaper og miljø
KlassifiseringKoriongonadotropin alfa produsert med rekombinant DNA-teknologi. Det har samme aminosyresekvens som hCG fremstilt fra urin.
VirkningsmekanismeKoriongonadotropin bindes på ovariale theca- og granulosaceller til en transmembranreseptor, LH/CG-reseptoren, som det deler med luteiniserende hormon. Den viktigste farmakodynamiske effekten er gjenopptagelse av oocyttmeiose, follikkelruptur (ovulasjon), corpus luteum-utvikling og produksjon av progesteron og østradiol i corpus luteum. Koriongonadotropin virker som en surrogat LH-bølge som utløser ovulasjon.
AbsorpsjonAbsolutt biotilgjengelighet ca. 40% etter s.c. administrering.
FordelingVdss: 6 liter.
HalveringstidEtter i.v. administrering blir koriongonadotropin fordelt i ekstracellulær væske med en t1/2 på ca. 4,5 timer. Total clearance er 0,2 liter/time. Etter s.c. administrering er t1/2 ca. 30 timer.
Pakninger, priser og refusjon
Ovitrelle, INJEKSJONSVÆSKE, oppløsning:
| Styrke | Pakning Varenr. |
Refusjon | Pris (kr) | R.gr. |
|---|---|---|---|---|
| 250 μg | 1 stk. (ferdigfylt penn) 151627 |
- |
426,30 | C |
Basert på SPC godkjent av DMP/EMA:
15.10.2020
Sist endret: 06.01.2021
(priser og ev. refusjon oppdateres hver 14. dag)